Ventrikuläre Extrasystolen
Ventrikuläre Extrasystolen (Abkürzung: VES) sind ein ausgesprochen häufiges elektrokardiographisches Phänomen. Es handelt sich um Herzaktionen, die
- meistens vorzeitig auftreten und bei denen
- der QRS-Komplex schenkelblockartig konfiguriert (verbreitert) ist.
Im angloamerikanischen Sprachraum wird der Begriff "ventricular extrasystole" nur selten genutzt; meistens wird von einem "ventricular premature beat (VPB)" oder einer "ventricular premature contraction (VPC)" gesprochen.
Einer ventrikulären Extrasystole folgt in der Regel eine volle kompensatorische Pause. Bei einem langsamen Grundrhythmus kann eine solche Pause fehlen (interponierte Extrasystolen).
Treten zwei ventrikuläre Extrasystolen direkt nacheinander auf, spricht man von einem Couplet, bei drei Extrasystolen von einem Triplett. Wenn drei oder mehr Extrasystolen in konsekutiver Folge auftreten, wird im klinischen Alltag auch von einer Salve (engl. run) gesprochen. Bei diesem Befund sollte der Begriff nicht-anhaltende Tachykardie bevorzugt werden (ab drei konsekutiven Aktionen).
Folgt jedem Normalschlag eine Extrasystole handelt es sich um einen Bigeminus. Bei einem Trigeminus folgt auf jeden zweiten
Normalschlag eine Extrasystole. Bei einem Quadrigeminus liegt ein repetitives Muster vor, bei dem die Extrasystole nach jeweils drei Normalschlägen auftritt. Oft wird
fälschlicherweise von einem Trigeminus gesprochen, wenn zwei Extrasystolen wiederholt von einem Normalschlag gefolgt werden. Insbesondere die oben genannte Definition des Begriffs "Trigeminus"
scheint immer wieder die Gemüter zu erregen, das stellen wir auch in Zusammenhang mit an uns gerichtet Nachfragen fest. Uneinheitlich genutzte Begriffe finden sich in der Elektrokardiographie
relativ häufig.
Ventrikuläre Extrasystolen können je nach Erscheinungsform gleichgestaltet (monomorph) sein oder unterschiedliche Morphologien aufweisen
(polymorphe Extrasystolen). Bei monomorphen Extrasystolen kann angenommen werden, dass der Ursprung identisch ist (monotope Extrasystolen). Bei polytopen Extrasystolen
werden unterschiedliche Ursprünge angenommen (polytope Extrasystolen), dies kann, muss aber nicht sein. Auf die Begriffe monotop und polytop sollte verzichtet werden. Bei polymorphen
Extrasystolen erscheint es sinnvoller von "Extrasystolen unterschiedlicher Morphologie" zu sprechen.
Abb.: Monomorphe ventrikuläre Extrasystolen (Bigeminus) und ein ventrikuläres Couplet. Links ohne und rechts mit retrograder Erregung der Vorhöfe (P-Welle in der ST-Strecke). Ableitungen nach Einthoven, Registriergeschwindigkeit 25 mm/s.
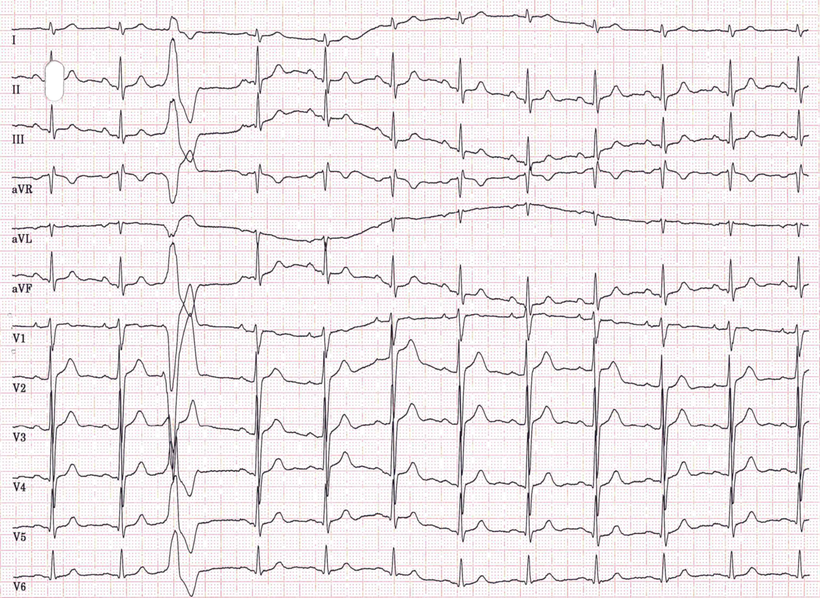
Abb.: Interponierte monomorphe ventrikuläre Extrasystolen ohne kompensatorische Pausen. Das PQ-Intervall der der Extrasystole folgenden Aktion ist geringfügig verlängert. Es liegt ein bradykarder Grundrhythmus vor (Frequenz 58/min). 50 mm/s.
Abb.: Interponierte Extrasystolen mit unterschiedlicher Morphologie. Die erste Extrasystole weist eine rechtsschenkelblockartige Konfiguration (Ursprung linker Ventrikel), die zweite Extrasystole eine linksschenkelblockartige Konfiguration (Ursprung rechter Ventrikel) auf. Der Grundrhythmus ist mit 81/min relativ schnell.
Abb.: Im unteren Teil ein ventrikulärer Bigeminus, d. h., jedem Normalschlag folgt eine ventrikuläre Extrasystole. Subjektiv werden solche Phasen oft als Bradykardie verspürt, da die Extrasystole zu keiner peripher palpierbaren Pulswelle führt, der Normalschlag und die Extrasystole werden vielmehr als eine Pulswelle wahrgenommen. Bei dieser 39-jährigen Patientin kamen die Extrasystolen aus dem rechtsventrikulären Ausflußtrakt (siehe unten). Gleichzeitig gab die Patientin an, zeitweise minutenlang anhaltendes Herzrasen in körperlicher Ruhe zu verspüren. Solchen Episoden können anhaltende Tachykardien aus dem rechtsventrikulären Ausflußtrakt zugrunde liegen. Das Herzrasen kann aber auch durch AV-Knoten-Reentry-Tachykardien bedingt sein, wie in diesem Fall. Die Tachykardie wurde im selben 24-Std. EKG dokumentiert (oben). Die Frequenz liegt über 200/min. Die QRS-Komplexe sind schmal, es fehlen P-Wellen. Diese Konstellation (häufige monomorphe ventrikuläre Extrasystolen und rezidivierende AV-Knoten-Reentry-Tachykardie) findet sich häufiger. Die anamnestischen Angaben des Patienten sind diagnostisch wegweisend.
R-auf-T-Phänomen
Von einem R-auf-T Phänomen wird gesprochen, wenn ventrikuläre Extrasystolen sehr früh, zum Zeitpunkt des absteigenden Schenkels der T-Welle oder gar zum Zeitpunkt des T-Wellen-Maximums auftreten. Lown beschrieb dieses Phänomen in den 1970er Jahren bei Patienten mit einem akuten Myokardinfarkt. Früh einfallende Extrasystolen lösten häufiger Kammerflimmern als spät einfallende Extrasystolen. Seit dieser Zeit wird dem R-auf-T Phänomen eine prognostische Bedeutung zu geschrieben. Daten die dies allgemein (d. h. auch außerhalb der Akutphase eines Infarktes) bestätigen, fehlen. Bei Patienten mit auch sehr früh einfallenden Extrasystolen und normaler linksventrikulärer Funktion stellen solche Arrhythmien keine "Warnarrhythmien" dar, sondern sind ein relativ häufig anzutreffender, unbedeutender Befund.
Lokalisation des Ursprungs von Extrasystolen
Ventrikuläre Extrasystolen sind, wenn eine strukturelle Herzerkrankung fehlt, meistens harmlos. Sie können aber zu sehr lästigen Palpitationen führen. Im Einzelfall kann langfristig eine Einschränkung der linksventrikulären Funktion resultieren. In solchen Fällen liegen meistens 20.000 bis 30.000 Extrasystolen pro 24 Std. vor. Therapie der Wahl ist die Katheterablation.
Abb.: Ventrikuläre Extrasystole mit Rechtsabweichung der QRS-Achse und linksschenkelblockartiger Morphologie. Die linksschenkelblockartige Morphologie weist auf einen rechtsventrikulären Ursprung hin. Der R/S-Umschlag erfolgt von V3 nach V4. Zudem ist der QRS-Komplex relativ breit. Solche Extrasystolen entstehen im Bereich der freien Wand des rechtsventrikulären Ausflusstraktes und lassen gewöhnlich durch eine Katheterablation behandeln. Meistens handelt es sich um eine monomorphe Extrasystolie. Eine Extrasystole, dokumentiert im 12-Kanal-EKG (wie auf der Abbildung) reicht im Vorfeld einer Katheterablation für eine grobe Ursprungslokalisation aus. Wünschenswert bei der eigentlichen Katheterablation sind häufige spontane Extrasystolen, um den Ursprung möglichst präzise zu lokalisieren.
Abb.: Ventrikuläre Extrasystolen mit Rechtsabweichung der QRS-Achse und linksschenkelblockartiger Morphologie. Meistens weist eine linksschenkelblockartige Morphologie auf einen rechtsventrikulären Ursprung hin (Beispiel oben). In diesem Beispiel fällt allerdings auf, dass die R-Zacken in I und aVL negativ sind und der R/S-Umschlag nach rechts verschoben ist (V2/V3). Solche Extrasystolen lassen sich durch eine Katheterablation mit Energieabgabe im Bereich der Aortenwurzel (Aortenklappensegel) behandeln.
Ventrikuläre Extrasystolen im Langzeit-EKG
Das Langzeit-EKG dient der Quantifizierung von ventrikulären Extrasystolen. Angegeben wird entweder die absolute Zahl pro 24 Std. oder der prozentuale Anteil von Extrasystolen an den Zahl der Schläge/24 Std. Auch beim selben Patienten variiert die Häufigkeit ventrikulärer Extrasystolen sehr. Von-Tag-zu-Tag-Schwankungen um eine Zehnerpotenz sind nicht selten. Um die Erfolgschancen einer Katheterablation bei monomorphen Extrasystolen zu erhöhen, sollten mindestens 10.000 Extrasystolen/24 Std. vorhanden sein (besser 15. Bis 20.000/24 Std.).
Lange Zeit war es üblich, im Langzeit-EKG auftretende Extrasystolen zu klassifizieren. Am häufigsten eingesetzt wurde die hierarchisch aufgebaute Klassifikation nach Lown. Als einfache ventrikuläre Extrasystole galten weniger als 30 monomorphe Extrasystolen pro Stunde (Grad I) und mehr als 30 monomorphe Extrasystolen pro Stunde (Grad II). Zu den komplexen Extrasystolen wurden polymorphe VES (Grad IIIa), ein Bigeminus (Grad IIIb), Couplets (Grad IVa), Salven (Grad IVb) und ein R-auf-T Phänomen (Grad V) gezählt. Wie beim R-auf-T Phänomen (siehe oben) wurde eine prognostische Bedeutung dieser Klassifikation (vermehrtes Auftreten von Kammerflimmern bei komplexen Extrasystolen nur bei akutem Myokardinfarkt gezeigt (lange vor der Ära der primären koronaren Intervention, die mittlerweile üblich ist). Später wurde diese Klassifikation oft (unberechtigterweise) auch in anderen Situationen (z. B. auch bei fehlender kardialer Erkrankung) verwendet, ohne dass jemals eine prognostische Bedeutung nachgewiesen wurde. Die Klassifizierung von Extrasystolen nach Lown ist heute obsolet.
Ventrikuläre Extrasystolen und Belastungs-EKG
Ein Faktor, der die Häufigkeit ventrikulärer Extrasystolen beeinflusst, ist der adrenerge Tonus. Katecholamine begünstigen die Manifestation von Extrasystolien – bei hohen Herzfrequenzen werden diese dann oft wieder supprimiert (overdrive suppression). Dies führt dazu, dass Extrasystolen nicht selten erst im Anschluss eines Belastungs-EKGs auftreten – wenn die Herzfrequenz wieder abfällt. Seltener kommt es zu einer Manifestation unter Belastung (siehe nachfolgendes EKG-Beispiel).

Abb.: Erst unter Belastung auftretende monomorphe Extrasystolen bei einer ansonsten herzgesunden 46-jährigen Frau. Der Lagetyp der
Extrasystolen (Steiltyp) deutet auf einen Ursprung im ventrikulären Ausflusstrakt hin. Es liegt kein eindeutiger Linksschenkelblock vor, sondern ab V1/2 findet sich eine kleine R-Zacke.
Dies deutet auf einen Ursprung der Arrhythmie im linksventrikulären Ausflusstrakt. Die Graphiken auf der rechten Seite zeigen, wie die Arrhythmieinzidenz unter Belastung (parallel zu einer
ansteigenden Herzfrequenz) zunimmt. Vereinzelt treten Extrasystolen auch noch nach Belastung auf, um dann aber zu sistieren.
Literatur
- Noheria A, Deshmukh A, Asirvatham SJ. Ablating Premature Ventricular Complexes: Justification, Techniques, and Outcomes. Methodist DeBakey Cardiovascular J 2015;11:109-120.
- Oksuz F, Sensoy B, Sahan E, et al. The classical “R-on-T” phenomenon. Indian Heart Journal. 2015;67(4):392-394.