Atrioventrikuläre Blockierungen
Die Leitungsstörung kann im AV-Knoten, im Bereich des His-Bündels oder der Tawara-Schenkel liegen. Oft liegen ursächlich degenerative Veränderungen zu Grunde, insbesondere bei älteren Menschen, oder es werden leitungsverzögernde Medikamente werden eingenommen (Antiarrhythmika, Digitalis, Calcium-Antagonisten etc.). Eher selten ist ein AV-Block schon bei der Geburt vorhanden (kongenitaler AV-Block, Inzidenz 1:20.000 Lebendgeburten) oder entwickelt sich im Zusammenhang mit einer familiären progressiv verlaufenden Erkrankung des Erregungsleitungssystems. Die Prognose wird in erster Linie durch die zugrundeliegende Herzerkrankung bestimmt.
Höhergradige AV-Blockierungen sind ein häufiger Grund für eine Schrittmacher-Implantation. Bei
etwa einem Viertel der Patienten mit einem kompletten AV-Block liegt die Leitungsstörung im AV-Knoten, bei den übrigen Patienten im Bereich des His-Bündels oder der Ventrikel. Beim angeborenen
kompletten AV-Block liegt die Leitungsstörung meistens im Bereich des AV-Knotens. Basierend auf der EKG-Manifestation kann in einem Teil der Fälle auf den Ort der Störung indirekt zurück
geschlossen werden.
Die atrioventrikulären Blockierungen werden in Abhängigkeit vom elektrokardiographischen Befund eingeteilt in:
- AV-Block I. Grades: lediglich atrioventrikuläre Leitungsverzögerung ohne Block.
- AV-Block II. Grades Typ I (Wenckebach): progressive Verlängerung des PQ-Intervalls bis zum Auftreten einer AV-Blockierung.
- AV-Block II. Grades Typ II (Mobitz): intermittierender Ausfall einer oder mehrerer QRS-Komplexe.
- 2:1 AV-Block: konstantes 2:1 Überleitungsverhältnis
- AV-Block III. Grades: vollständige Unterbrechung der antegraden Leitung über den AV-Knoten.
AV-Block I. Grades
Bei einem AV-Block I. Grades liegt kein eigentlicher "Block", sondern lediglich eine Leitungsverzögerung vor. Die PQ-Dauer ist auf >200 ms verlängert, alle P-Wellen werden übergeleitet. Bei hohem Vagotonus mit Bradykardie (z. B. bei Sportlern) wird oft erst dann vom einem AV-Block gesprochen, wenn die PQ-Intervalldauer 220 ms überschreitet. Bei einem AV-Block II. und III. Grades ist die atrioventrikuläre Leitung tatsächlich zeitweise oder gar permanent blockiert.
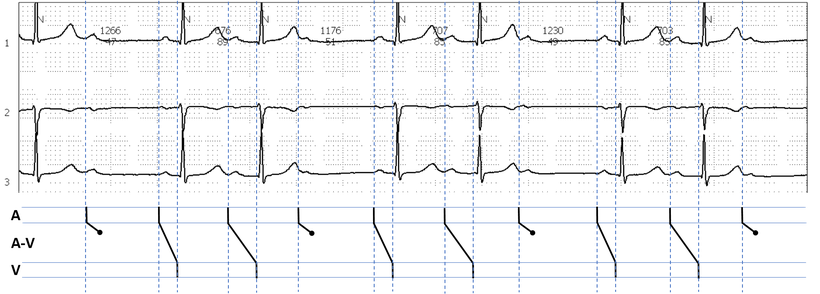
Abb.: AV-Block I. Grades bei einer 86-jährigen Patienten. Registrierung des EKGs vor einer anstehenden Operation, kardiale Anamnese unauffällig. Keine Medikamente, die das PQ-Intervall verlängern. Die PQ-Intervalldauer beträgt 320 ms (Herzfrequenz 57/min). Das Leiterdiagramm illustriert die verlängerte atrioventrikuläre Überleitung. 50 mm/s.
Abb.: 88-jähriger Patient. Trifaszikulärer Block (RSB, LAH, AV-Block I. Grades). Die Pfeile markieren P-Wellen. Die PQ-Intervalldauer beträgt 380 ms, so dass die P-Wellen gleichzeitig mit der T-Welle der vorausgehenden Aktion einfallen. Deshalb sind sie schwer zu erkennen. In solchen Situationen sollten alle 12 Ableitungen nach gut sichtbaren P-Wellen inspiziert werden. In V2 ist die P-Welle relativ gut sichtbar. Die dritte Herzaktion von links (schwarzer Kasten) weist eine normal konfigurierte T-Welle auf. Die nachfolgenden T-Wellen (schwarze Kreise) sind durch zeitgleich einfallende P-Wellen deformiert.
AV-Block II. Grades Typ I (Wenckebach)
Progressive Verlängerung des PQ-Intervalls bis zum Auftreten einer einmaligen Blockierung. Das erste PQ-Intervall nach einer Blockierung ist das kürzeste. Die nachfolgende Zunahme der PQ-Dauer ist am größten vom 1. zum 2. Schlag, die Folge ist eine konsekutive Abnahme der Dauer der RR-Intervalle. Wenkebach-Blockierungen finden sich häufig bei erhöhtem Vagotonus (bei Sportlern vielfach auch tagsüber, bei Herzgesunden oft nachts - als Zufallsbefund).
Abb.: Typischer AV-Block II. Grades Typ I (Wenckebach). Das PQ-Intervall verlängert sich, die dritte P-Welle wird nicht auf die Kammern übergeleitet.
2:1 AV-Block
Der 2:1-AV-Block wird oft als eine eigenständige Entität betrachtet. Meistens handelt es sich allerdings um eine Variante eines Wenckebach-Blocks (AV-Block II. Grades Typ I). In einem Teil der Fälle lässt sich zunächst eine Wenckebach-Periodik nachweisen, die dann in eine 2:1-Überleitung übergeht - oder umgekehrt, wie in der nachfolgenden Abbildung.
Bei längeren Phasen eines 2:1-Blocks liegt oft eine Leitungsstörung im AV-Knoten zugrunde. Eine solche Störung ist vor allem dann anzunehmen, wenn der Block bei
Belastung (Ergometrie) nicht verschwindet oder erst unter Belastung auftritt. Der durch einen erhöhten Vagotonus bedingte 2:1 Block verschwindet bei Belastung (Beschleunigung der Leitung im
AV-Knoten durch den unter Belastung erhöhten adrenergen Tonus).
Bei einem 2:1 AV-Block Typ II (Mobitz) liegt die Leitungsstörung distal des His-Bündels (Abbildung weiter unten); in der Regel finden sich beim selben Patienten keine Wenckebach-Periodiken. Die QRS-Komplexe sind häufig schenkelblockartig verbreitert.
Abb: 2:1 AV-Block II. Grades Typ Wenckebach. Zunächst wird jede zweite P-Welle nicht auf die Kammern übergeleitet. Bei der 4. Periodik ist ein Wenckebach-Muster nachweisbar (PQ-Zunahme und Blockierung der dritten P-Welle). Damit kann angenommen werden, dass auch der vorausgehende 2:1 AV-Block im AV-Knoten lokalisiert ist.
Abb.: Nächtlich auftretender 2:1 AV-Block II. Grades Typ Wenkebach bei einem 39-jährigen Patienten mit Z. n. operativer Myektomie bei hypertropher Kardiomyopathie. Es liegt ein kompletter (durch die Operation verursachter) Linksschenkelblock vor. Das PQ-Intervall der letzen übergeleiteten Aktion ist leicht verlängert (Stern), das PQ-Intervall der ersten wieder übergeleiteten Vorhofaktion ist verkürzt (Pfeil). Auch das nächtliche Auftreten passt zu einem Wenkebach-Phänomen (erhöhter Vagotonus).
AV-Block II. Grades Typ II (Mobitz)
Intermittierender Ausfall einer oder mehrerer QRS-Komplexe (z. B. 3:1), konstantes, u. U. verlängertes PQ-Intervall, häufig verbunden mit einer intraventrikulären Leitungsstörung (breiter QRS-Komplex). Die Blockade ist distal des AV-Knotens lokalisiert.
Abb.: AV-Block II. Grades, Typ II (Mobitz). Die erste Aktion (links) wird regelrecht übergeleitet. Die Kammeraktion ist linksschenkelblockartig deformiert. Es folgt eine 2:1 Überleitung und dann eine 1:1-Überleitung, die von einer 3:1-Überleitung gefolgt wird. Zum Schluss findet sich wieder eine 1:1 Überleitung. Die Blockierung liegt in dieser Situation nahezu immer distal des His-Bündels.
AV-Block III. Grades
Es liegt eine vollständige Unterbrechung der antegraden Leitung über den AV-Knoten vor. Es resultiert entweder eine Asystolie oder es tritt ein junktionaler oder ventrikulärer Ersatzrhythmus auf. Bei Letzterem sind die QRS-Komplexe verbreitert. Die Vorhöfe schlagen entweder normal schnell oder, als Folge einer Aktivierung des Sympathikus, etwas schneller als normal.
Abb.: AV-Block III. Grades mit einem Ersatzrhythmus mit einem schmalen QRS-Komplex (junktionaler Ersatzrhythmus). Die Blockierung erfolgt im AV-Knoten. Die Vorhöfe schlagen regelmäßig, ebenso die Kammern. Die Vorhoffrequenz ist höher. Die Regelmäßigkeit beider Rhythmen ist ein wichtiges Kriterium. Bei einem unregelmäßigen Kammerrhythmus kann eine intermittierende Überleitung mittels Oberflächen-EKGs nicht ausgeschlossen werden.
Abb.: AV-Block III. Grades. Die Frequenz des Vorhofs liegt bei 100/min, die der Kammern bei etwa 30/min. Der QRS-Komplex ist verbreitert (Rechtsschenkelblock). Ableitungen V1-V3. 25 mm/s.
Funktioneller AV-Block bei Tachykardie
Die Leitungseigenschaften des AV-Knotens sind abhängig von der Herzfrequenz. Im Rahmen von tachykarden Rhythmusstörungen können temporäre Blockierungen der atrioventrikulären Überleitung auftreten, die nicht zwangsweise mit einer Leitungsstörung im AV-Knoten assoziiert sind. Ein hoher Vagotonus begünstigt solche Blockierungen.
Abb.: Das Langzeit-EKG zeigt eine atriale Tachykardie, die in den frühen Morgenstunden (noch während des Schlafes) auftritt. Die Kammerfrequenz beträgt zunächst etwa 120/Min. Die P-Wellen sind in der vorausgehenden T-Welle verborgen. Es kommt zu einer am ehesten funktionellen (frequenzbedingten) AV-Blockierung, die die atriale Tachykardie deutlich sichtbar werden lässt. Die QRS-Morphologie bleibt gleich. Wenn die RR-Abstände während der Phase der langsamen Kammeraktivierung schwanken, liegt vermutlich eine mit einer Wenkebach-Periodik einhergehende atrioventrikuläre Überleitung auf. Bei regelmäßigen Abständen kann auch ein junktionaler Ersatzrhythmus vorliegen.
Differenzialdiagnose
Sehr frühzeitig einfallende, nicht auf die Kammern übergeleitete atriale Extrasystolen können
das Bild eins 2:1-AV-Blocks vortäuschen. Es gilt, die sich manchmal mit der vorausgehenden T-Welle überlagernden P-Wellen zu identifizieren.
Literatur
- Brignole M, Auricchio A, Baron-Esquivias G, et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy. Europace. 2013 Aug;15(8):1070-118.