Myokardinfarkt
In Zusammenhang mit der elektrokardiographischen Manifestation eines Myokardinfarktes ergeben sich verschiedene EKG-Vektoren, denen unterschiedliche Zustände bzw. Veränderungen zugrunde liegen.
- Die den akuten Verschluss einer epikardialen Koronararterie widerspiegelnde ST-Streckenhebung liegt ein Vektor zugrunde, der auf die Infarktregion hinzielt.
- Der im Rahmen der Nekroseentwicklung (dem Auftreten von Q-Zacken) nachweisbaren Vektoren sind vom Infarktareal weggerichtet.
- Auch die Vektoren bei einer "chronischen" Ischämie auftretenden Veränderungen (negative und symmetrische T-Welle) sind von betroffenen Areal weggerichtet.
Die räumliche Ausrichtung dieser Vektoren bildet den Ausgangspunkt für eine Lokalisationsdiagnostik beim akuten und chronischen Myokardinfarkt.
Kriterien für Infarkt-bedingten EKG-Veränderungen
Es gelten die nachfolgend aufgeführten Kriterien bzw. Grenzwerte für Infarkt-bedingte EKG-Veränderungen. Beachtet werden muss, dass ihre Nicht-Erfüllung nicht mit dem Ausschluss eines Infarktes gleichgesetzt werden darf. Auf der anderen Seite korrelieren das Ausmaß der ST-Streckenhebung und dessen Ausbreitung in nebeneinander liegenden Ableitungen positiv mit der Infarktgröße.
ST-Streckenhebung
Neue ST-Streckenhebung (am J-Punkt) in zwei zusammengehörigen Ableitungen:
- ≥ 1 mm (0,1 mV) in allen Ableitungen – abgesehen von V2-V3 – bei Männern und Frauen,
- in den Ableitungen V2-V3 ≥ 2 mm (0,2 mV) für Männer ≥ 40 Jahre bzw. ≥ 2,5 mm (0,25 mV) für Männer < 40 Jahre,
- in Ableitungen V2-V3 ≥ 1,5 mm (0,15 mV) für Frauen jeden Alters.
ST-Streckensenkungen und Veränderungen der T-Welle
Zu den charakteristischen ST-Streckensenkungen und Veränderungen der T-Welle gehören:
- neu aufgetretene horizontale oder deszendierende ST-Streckensenkung ≥ 0,5 mm (0,05 mV) in zwei zusammengehörigen Ableitungen oder
- eine T-Wellen-Inversion ≥ 1 mm (0,1 mV) in zwei zusammengehörigen Ableitungen mit gleichzeitig vorhandener deutlich positiver R-Zacke oder R/S-Verhältnis > 1.
Q- Zacken und QS-Komplexe
Q-Zacken und QS-Komplexe sind Zeichen des abgelaufenen Myokardinfarktes, wenn sie sich folgendermaßen darstellen:
- Q-Zacke in den Ableitungen V2-V3 ≥ 20 ms oder QS-Komplex in V2 und V3 oder
- Q-Zacke > 30 ms und ≥ 0,1 mm (mV) Tiefe oder QS-Komplex in den Ableitungen I, II, aVL, aVF, oder V4-V6 in mindestens zwei Ableitungen, die einer gemeinsamen Ableitungsgruppe zuzuordnen sind (I, aVL; V1-V6; II, III, aVF) oder
- R-Zacke > 40 ms in V1-V2 und R/S ≥ 1 mit konkordant positiver T-Welle.
Infarktstadien
Im EKG lassen sich mehrere Infarktstadien unterscheiden, die besondere elektrophysiologische Zustände der Infarktentstehung und -ausdehnung widerspiegeln.
Akutes Infarktstadium
Es resultieren initial hochamplitudige T-Wellen (Erstickungs-T) und eine ST-Hebung, die eine transmurale Verletzung widerspiegelt. Von einem akuten Infarkt wird innerhalb der ersten 6 Std. nach Beginn der Symptome gesprochen.
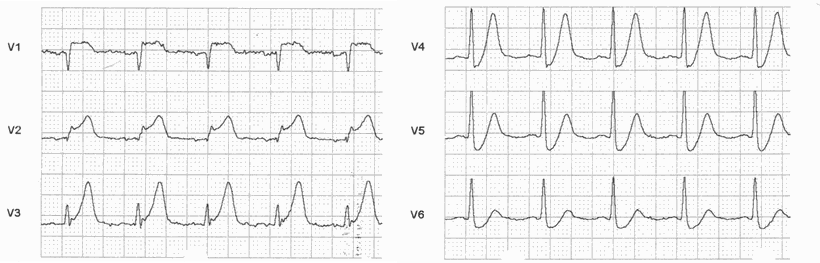
Abb.: Akuter Vorderwandinfarkt mit Erstickungs-T in V3 Bis V4 in einem vom Notarzt vor Ort registrierten EKG (Brustwandableitungen, 25 mm/s). In den Ableitungen V1 und V2 sind schon regelrechte ST-Hebungen sichtbar.
Subakutes Infarktstadium
Zu der mäßigen ST-Hebung als Ischämiezeichen kommen Zeichen der Nekrose (R-Reduktion, Q-Zacken) hinzu. Die endgültige Infarktausdehnung ist nach einem einzeitigen kompletten Verschluss eines Koronargefäßes nach etwa 24 Std. erreicht. Die T-Welle ist meistens negativ und symmetrisch als Ausdruck der weiterhin in Randbereichen des Infarktes vorhandenen Ischämie.
Abb.: Akuter Hinterwandinfarkt durch Verschluss der rechten Herzkranzarterie. ST-Hebung in II, III und aVF (den so genannten inferioren Ableitungen). Spiegelbildliche Veränderungen (ST-Senkung) in den Brustwandableitungen. Es haben sich noch keine Q-Zacken ausgebildet. 50 mm/s.
Chronisches Stadium (abgelaufener Myokardinfarkt)
Zu den Zeichen der Nekrose bzw. des alten Infarktes gehören dauerhaft nachweisbare Q-Zacken oder QS-Zacken mit isoelektrischer ST-Strecke. Welche Ableitungen betroffen sind, ist abhängig vom Versorgungsgebiet der Infarktarterie. Die T-Welle bleibt negativ oder normalisiert sich im Verlauf von Tagen oder Wochen. Persistierende ST-Hebungen in den Brustwandableitungen resultieren, wenn sich ein Aneurysma ausbildet.
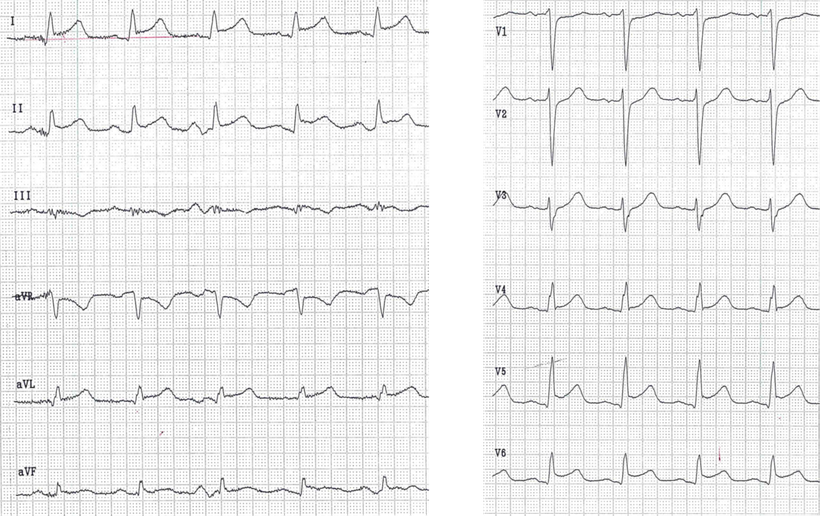
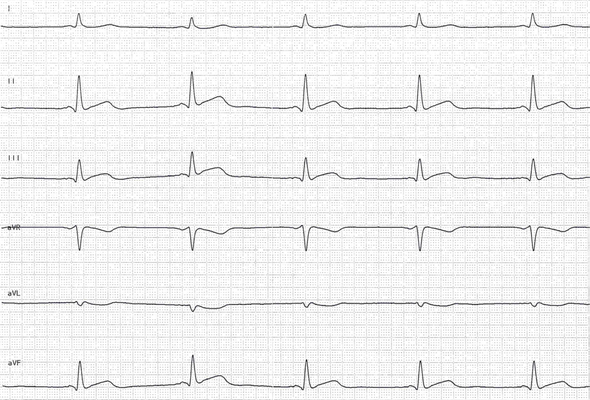
Abb.: 80-jähriger Patient mit einem vor Jahren abgelaufenen Hinterwandinfarkt. In Ableitung II, III und aVF (den so genannten inferioren Ableitungen) finden sich tiefe Q-Zacken, deren Breite nicht eindeutig zu ermitteln ist, da gleichzeitig eine R-Reduktion vorhanden ist. 25 mm/s.
Abb.: 59-jähriger Patienten mit einem abgelaufenem Vorderwandinfarkt. Es hat sich ein VW-Aneurysma ausgebildet. Folge sind persistierende ST-Hebungen in den rechtspräkordialen Ableitungen (V1 bis V4). Die Die Amplitude der R-Zacken ist in diesen Ableitungen deutlich reduziert.
Abb.: 58-jähriger Patient mit einem 13 Jahre zuvor aufgetretenem Vorderwandinfarkt. QS-Zacken in V1 bis V3. Echokardiographisch Nachweis eines optisch gut abgrenzbaren apikalen Aneurysmas. Die für ein Aneurysma "typische" ST-Hebung rechtspräkordial fehlt. Allerdings sind die T-Wellen hier auffällig flach. Auch die negativen T-Wellen in V4 und V5 sind auffällig. Möglicherweise spiegeln sie elektrisch verändertes Myokard im Übergangsbereich zwischen dem Aneurysma und dem normalen Myokard wider.
EKG nach koronarer Reperfusion
Nach Wiedereröffnung des Koronargefäßes, was heute in aller Regel mittels koronarer Intervention erfolgt, bilden sich die Ischämiezeichen relativ schnell zurück. Eine transiente T-Wellen-Inversion ohne ST-Senkung ist ein dann häufig zu beobachtender Befund.
Koronarversorgung und Infarktlokalisation im EKG
Die linke Koronararterie (LCA) teilt sich nach etwa 1 cm in den Ramus circumflexus (RCX) und den Ramus interventricularis anterior (RIVA), welcher vorne zwischen linker und rechter Herzkammer zur Herzspitze zieht, auf. Bis zur Aufteilung der linken Herzkranzarterie spricht man vom Hauptstamm. Manchmal teilt sich der Hauptstamm auch in drei Gefäße auf, wobei das mittlere Gefäß als Ramus intermedius bezeichnet wird. Der RIVA und seine Äste (die Diagonaläste) versorgen die gesamte freie Vorderwand und anterolaterale Wand, der RCX und seine Äste (die Marginaläste) die lateralen und posterioren Anteile des linken Ventrikels.
Die rechte Koronararterie (RCA) geht in den Ramus posterolateralis dexter (RPLD) über. Vorher gibt sie den Ramus interventricularis posterior (RIVP) ab. Die inferiore Wand und posterolaterale Teile des linken Ventrikels und der Sinus- und AV-Knoten werden im Regelfall von der rechten Koronararterie versorgt, ebenso die rechte Herzkammer.
Es existieren unterschiedliche Versorgungstypen:
- Bei einem ausgeglichenen koronaren Versorgungstyp sind beide Koronararterien etwa gleich stark (75 %).
- Beim Rechtsversorgungstyp (15 %) ist die rechte Kranzarterie kräftiger als die Linke ausgebildet.
- Dementsprechend ist beim Linksversorgungstyp (10 %) die linke Kranzarterie wesentlich stärker als die Rechte. In diesem Fall kann die LCA auch Anteile der inferioren Wand versorgen, ebenso der RCX den AV-Knoten.
Die Abschätzung des betroffenen Gefäßes anhand eines Infarkt-EKGs wird durch folgende Umstände erschwert:
- Unterschiede in den Versorgungstypen,
- eine interindividuell sehr variable Kollateralversorgung und
- eine vorbestehende koronare Herzerkrankung (ggf. mit einem früheren Infarkt).
Dies muss bei der Lokalisation von Infarkten anhand der ST-Streckenhebung im EKG berücksichtigt werden.
Tab.: Lokalisation der ST-Hebung in Abhängigkeit vom verschlossenen Koronargefäß.
Aufgeführt sind die Ableitungen, die direkte Infarktzeichen zeigen (ST-Hebung).
|
|
Betroffene Ableitungen |
|||||||||||
|
Verschlusslokalisation |
I |
II |
III |
aVR |
aVL |
aVF |
V1 |
V2 |
V3 |
V4 |
V5 |
V6 |
|
Proximaler RIVA |
+ |
|
|
|
+ |
|
+ |
++ |
++ |
|
|
|
|
Mittlerer RIVA, vor Diagonalastabgang |
+ |
|
|
|
+ |
|
|
++ |
++ |
+ |
|
|
|
Distaler RIVA |
+ |
++ |
|
|
|
+ |
|
|
+ |
++ |
+ |
+ |
|
Nicht-dominanter RCX |
|
(+)* |
(+)* |
|
|
(+)* |
|
|
|
|
|
|
|
Dominater RCX |
|
+ |
++ |
|
|
++ |
|
|
|
|
|
|
|
Proximale RCA |
|
+ |
++ |
|
|
++ |
|
|
|
|
|
|
|
Distale RCA |
|
+ |
++ |
|
|
++ |
|
|
|
|
|
|
+ ST-Hebung, ++ starke ST-Hebung, * ST-Hebung kann fehlen, ST-Senkung in reziproken Ableitungen steht im Vordergrund.
Lokalisation akuter Myokardinfarkte und spezielle Umstände
Vorderwandinfarkt (anteriorer Infarkt)
Der RIVA und seine Diagonaläste sind betroffen. Je nach Lokalisation des Verschlusses sind mehr oder weniger große Anteil der Vorderwand mit übergreifen auf die Lateralwand betroffen.
Direkte Infarktzeichen (ST-Hebung) finden sich
- in Ableitung I und den Brustwandableitungen, wie in der obigen Tabelle aufgeführt.
Indirekte Infarktzeichen finden sich
- bei proximalen RIVA-Verschlüssen in den Ableitungen II und aVF, bei distaleren Verschlüssen können die Extremitätenableitungen unauffällig sein.
Abb.: Akuter Vorderwandinfarkt bei Verschluss des mittleren RIVA (Verschluss distal des Abgangs des ersten septalen und des ersten diagonalen Astes; kräftiges über die Herzspitze hinaus nach inferior reichendes Gefäß). Direkte Infarktzeichen (ST-Hebungen) finden sich in I, II, aVF sowie V4 bis V6. 25 mm/s.
Lateralwandinfarkt
Die laterale und die posteriore Wand des linken Ventrikels werden vom Ramus circumflexus und den Marginalästen versorgt.
Direkte Infarktzeichen finden sich
- in den inferioren Ableitungen (III, ggf. auch II und aVF) und
- diskret in V5/V6 (nicht selten nur diskret).
Indirekte Infarktzeichen finden sich
- in den Ableitungen V1, V2, V3 und zum Teil in V4.
Beim posterioren Infarkt fehlen direkte Infarktzeichen im Standard-EKG (siehe unten).
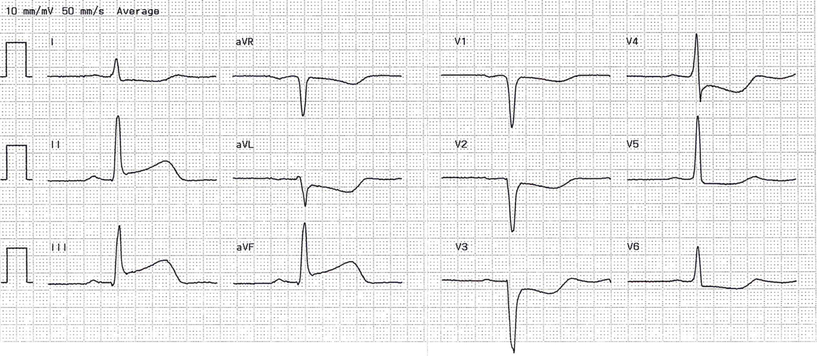
Verschluss des linken Hauptstamms
Ein Verschluss des linken Hauptstamms wird nur selten überlebt. Es resultiert einer Ischämie im Bereich des RIVA und des RCX. Voraussetzung zum Überleben ist eine große RCA bzw. Kollateralen von der rechten zur linken Herzkranzarterie. In einem Teil der Fälle liegt ein proximaler Verschluss des RIVA vor (vor Abgang des 1. Septalastes).
Elektrokardiographisch ergibt sich
- eine ST-Hebung in den Ableitungen aVR (Infarzierung der basalen Anteile des linken Ventrikels) und (geringer) in V1 und
- eine ST-Senkung in den Ableitungen V4-V6.
Inferiorer oder diaphragmaler Hinterwandinfarkt
Auch bei diesem Infarkt hängt das EKG-Bild von der Lokalisation des Verschlusses ab.
Direkte Infarktzeichen zeigen sich
- in den Ableitungen II, III und aVF (inferiore Ableitungen).
Indirekte Zeichen im Sinne von ST-Streckensenkungen zeigen sich
- in den Ableitungen I, aVR und aVL und V1 - V3.
Wenn der Infarkt sehr ausgedehnt ist (Übergang nach lateral und apikal), können direkte Infarktzeichen auch in V5 und V6 bzw. in den linksposterioren Ableitungen nachweisbar sein. Häufig ist ein der RCX das betroffene Gefäß. Bei einem RCA-Verschluss zeigen sich eher ST-Senkungen in V5 und V6.
In 30 - 50 % der Fälle kommt es zu einer Beteiligung des rechten Ventrikels. Deshalb ist es immer angebracht ist, ebenfalls die rechtsventrikuläre Ableitungen (V3R, V4R) zu registrieren! Da die rechte Herzkranzarterie in vielen Fällen den AV-Knoten versorgt, sind AV-Blockierungen bei einem großen Hinterwandinfarkt häufig.
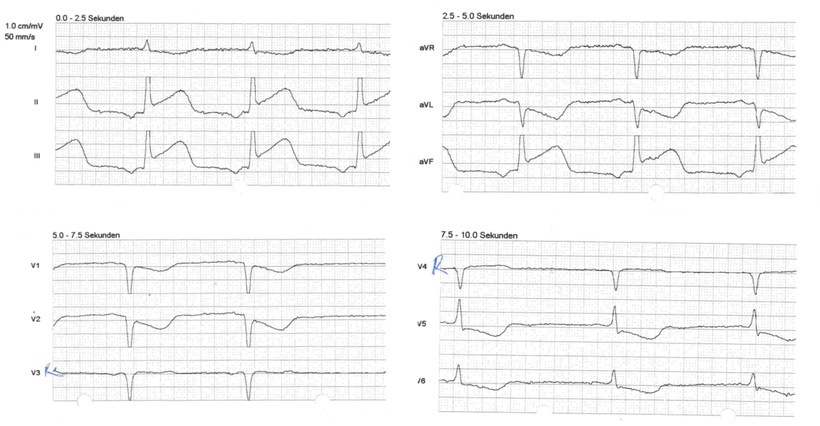
Abb.: Ausgedehnter akuter inferiorer Myokardinfarkt. Direkte Infarktzeichen (ST-Hebung, max. 0,1 mV) finden sich in II,. III, aVF und V5/6. Sie sind nicht besonders stark ausgeprägt. In der Koronarangiographie subtotale Verschlüsse der RCA und des RCX - beide Gefäße wurden mit Stents versehen. Max. CK 3500 U/l. Die ST-Hebung in V5/6 spricht für eine Beteiligung der RCX.
Streng posteriorer Hinterwandinfarkt
Beim isolierten streng posterioren Infarkt sind nur die spiegelbildlichen Infarktveränderungen sichtbar. Die ST-Hebung fehlt im 12-Kanal EKG. Um die direkten Infarktzeichen (ST-Hebung) darzustellen ist eine Registrierung von V7 bis V9 notwendig - hier gilt bereits eine ST-Senkung von 0,05 mV als signifikant.
Als indirekter Hinweis auf den streng posterioren Infarkt finden sich
- eine hohe und breite R-Zacke in V1 (und V2) und
- ST-Senkungen in V2 und V3.
Bei dieser Befundkonstellation gilt es, an den streng posterioren Infarkt zu denken und die zusätzlichen linksposterioren Ableitungen zu registrieren!
Rechtsherzinfarkt
Zu einem rechtsventrikulären Infarkt kann es bei einem akuten Hinterwandinfarkt kommen (in etwa 40 % der Fälle). Meistens liegt ein proximaler Verschluss einer relativ großen rechten Herzkranzarterie vor.
Das direkte Infarktbild ist nun
- in den rechtspräkordialen Ableitungen sichtbar (ST-Hebung in V3r, V4r, V5r).
Aufgrund der möglichen Assoziation zwischen Hinterwandinfarkt und rechtsventrikulärem Infarkt sollte bei letzterem immer auch eine Ableitung der rechtspräkordialen Ableitungen erfolgen. Auf eine sorgfältige Beschriftung der EKG-Registrierung muss geachtet werden. Bei Beteiligung des rechten Ventrikels am Infarktgeschehen verschlechtert sich die Prognose.
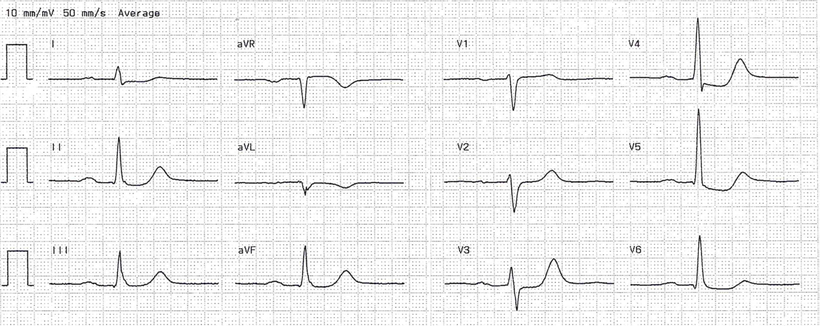
Abb.: Akuter Hinterwandinfarkt mit den charakteristischen ST-Hebungen in II, III und aVF. Der Notarzt hat V3 und V4 rechtspräkordial platziert, um zu prüfen ob, eine Beteiligung des rechten Ventrikels vorliegt. Hier sind die ST-Strecken normal, so dass kein Rechtsherzinfarkt vorliegt. Sein Vorgehen hat der Arzt mittels Markierung fixiert (siehe das "R" für "rechts" in V3 und V4).
Nicht-ST-Hebungsinfarkt
Bei einem Nicht-ST-Hebungsinfarkt (NSTEMI) liegen ebenfalls eine Infarkt-typische Klinik und ein Untergang von Myokardgewebe vor; die Nekrosemarker (Troponine, CK-MB) sind dementsprechend positiv.
Im EKG finden sich:
- neu aufgetretene horizontale oder deszendierende ST-Streckensenkungen ≥ 0,5 mm (0,05 mV) in zwei zusammengehörigen Ableitungen oder
- eine T-Wellen-Inversion ≥ 1 mm (0,1 mV) in zwei zusammengehörigen Ableitungen mit deutlich positiver R-Zacke oder R/S-Verhältnis > 1.
Die Sicherung der Diagnose macht oft serielle EKGs und die wiederholte Messungen serologischer und ggf. bildgebende Maßnahmen (Koronarangiographie) notwendig. Bei vielen Patienten liegen nur im Zusammenhang mit Symptomen (Angina pectoris, Dyspnoe) EKG-Veränderungen vor. Nach Verschwinden der Beschwerden kann sich das EKG wieder komplett normalisieren.

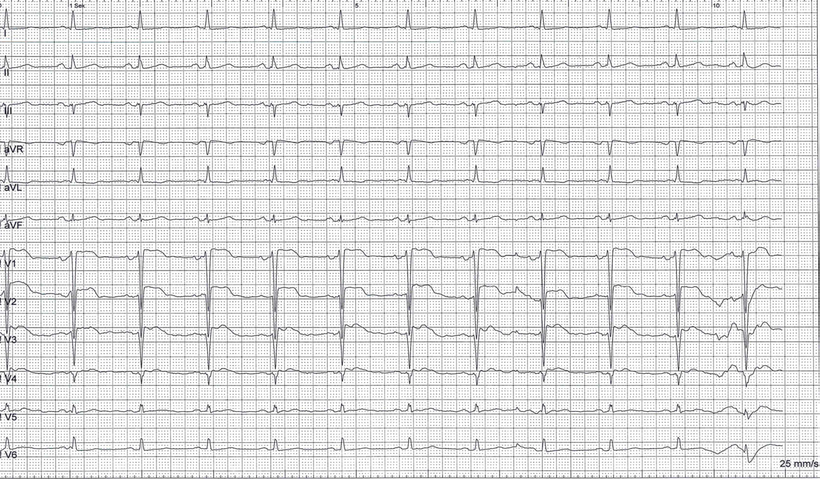
Abb.: 12-Kanal-EKG bei Nicht-ST-Hebungsinfarkt (NSTEMI). 70-jähriger Patient mit zuvor erfolgter Stentversorgung des RCX. Wiederaufnahme wegen Angina pectoris. Im EKG ST-Senkungen in V3 bis V6. Bei der Koronarangiographie (Abb. links, RAO-Projektion) zeigt sich der RCX-Stent hochgradig stenosiert. Es erfolgte eine erneute Dilatation im Stentbereich. Dieser Fall ist auch ein Beispiel dafür, dass der NSTEMI nicht als das weniger schwerwiegende Ereignis im Vergleich zum STEMI gesehen werden darf.
Differenzialdiagnosen
Häufige EKG-Konstellationen, die zu einer Fehlinterpretation bei der Myokardinfarkt-Diagnostik führen sind: frühe Repolarisation, Linksschenkelblock, ventrikuläre Präexzitation (WPW-Syndrom), Brugada-Syndrom, Peri-/Myokarditis, Lungenarterienembolie, Subarachnoidalblutung, Metabolische Störungen (z. B. eine Hyperkaliämie), Kardiomyopathien, Cholezystitis, persistierendes juveniles EKG-Muster, Vertauschung von Ableitungen, Fehlpositionierung der präkordialen Ableitungen und Medikamente (trizyklische Antidepressiva, Phenothiazine).
Falsch negative Befunde können sich z. B. ergeben bei einem alten (abgelaufenen) Myokardinfarkt mit pathologischer Q-Zacke und/oder persistierender ST-Streckenhebung (bei Aneurysma), bei rechtsventrikuläre Schrittmacherstimulation oder bei Vorliegen eines Linksschenkelblocks. Bei einem neu auftretenden Linksschenkelblock ergibt sich bei entsprechender Klinik dringender Infarktverdacht. Beim ST-Hebungsinfarkt (STEMI) kann von dem Verschluss eines epikardialen Herzkranzgefäßes mit transmuraler Ischämie ausgegangen werden. Es ergeben sich unterschiedliche Stadien, die sich auch elektrokardiographisch in charakteristischerweise darstellen.
Literatur
- Coppola G, Carita P, Corrado E, et al. ST Segment Elevations: Always a Marker of Acute Myocardial Infarction? Indian Heart Journal 65.4 (2013): 412–423.
-
Thejanandan Reddy CS, Rajasekhar D, Vanajakshamma V.
Electrocardiographic localization of infarct related coronary
artery in acute ST elevation myocardial infarction. J Clin Sci Res 2013;2:151-60.